
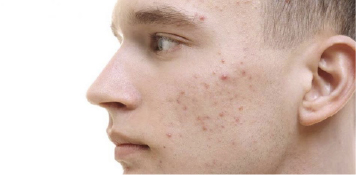
PSORIASIS
o Es una afección cutánea que provoca enrojecimiento, escamas plateadas e irritación de la piel. La mayoría de las personas con psoriasis presentan parches gruesos, rojos y bien definidos de piel y escamas de color blanco plateado. Esto se denomina psoriasis en placa.
¿Cómo se trata?
o En función de la extensión de las lesiones y de las características del paciente se decide el tratamiento tópico o sistémico.
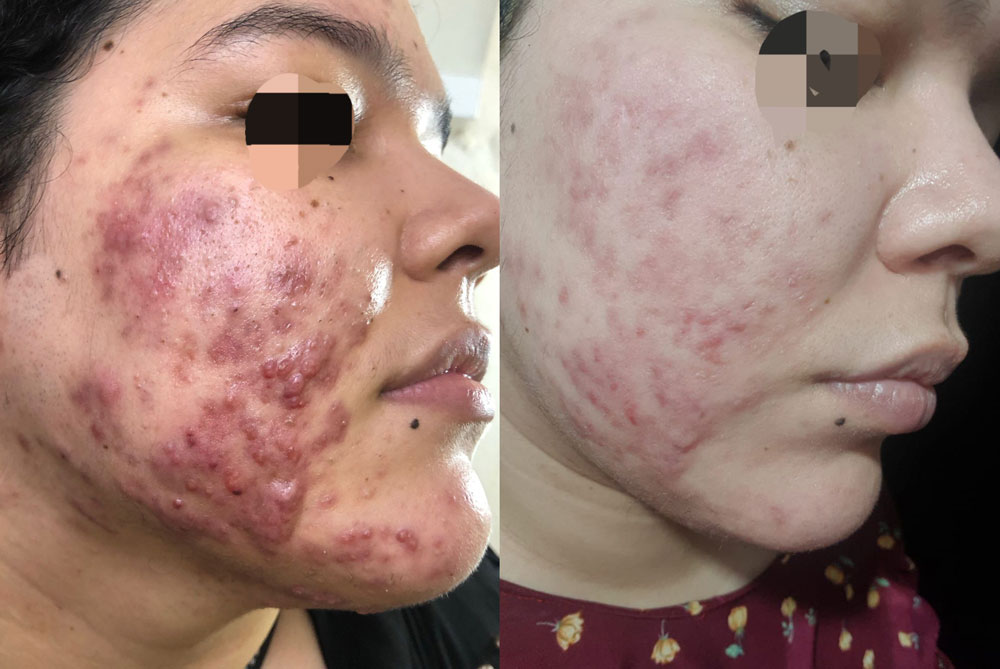
ACNÉ
o Enfermedad de la piel caracterizada por una inflamación crónica de las glándulas sebáceas, especialmente en la cara, pecho y espalda. Es una inflamación de las glándulas pilosebáceas que cursa con la obstrucción de poros y la aparición de diferentes lesiones en la piel, esta enfermedad se define como un gran problema dermatológico.
o Un acné sin tratar o incorrectamente controlado, además de resultar extremadamente molesto, perjudicar la imagen del individuo y causarle trastornos psicológicos, le puede conducir a la aparición de cicatrices serias y permanentes.
¿Como se trata?
o Se trata con cremas, geles, lociones o antibióticos orales.
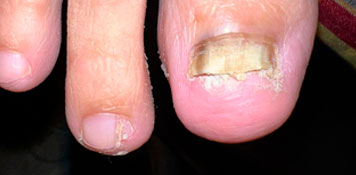
ONICOMICOSIS
o La Onicomicosis es un término médico que se utiliza para nombrar a las infecciones en las uñas producidas por hongos. La humedad, el calor, la transpiración, son factores determinantes en su desarrollo, a los que se puede agregar:
o La presencia de hongos entre los dedos de los pies. Calzado inadecuado que no permita una buena ventilación o medias de nylon que no absorban la transpiración.
o Contagio en duchas de gimnasios, piletas.
o Factores hereditarios:
- Diabetes, defensas bajas o problemas de circulación.
- Traumatismo en las uñas o zona periungueal.
o La onicomicosis es la causa principal de afección de las uñas, pero no la única. Existen enfermedades como la psoriasis y el liquen plano que también comprometen las uñas y pueden ser confundidas con onicomicosis.
o En su etiología participan:
o Dermatofitos 88%
o Levaduras 10%
o Mohos 2%
o La onicomicosis es asintomática, pero es un foco de infección que genera diferentes inconvenientes al no ser tratada de manera adecuada. El diagnóstico es clínico y lo realiza el dermatólogo a simple vista en la consulta, pero es sumamente importante corroborarlo con un examen micológico. Es más frecuente en adultos, pero existen casos excepcionales en niños.
o Tratamiento
En cuanto al tratamiento, lo ideal es realizar un antimicótico vía oral. La selección del tratamiento depende del agente causal (etiología), de la variedad clínica y de las condiciones que presente el paciente al iniciar el tratamiento. Se puede indicar terapia sistémica combinada con el tratamiento tópico (laca) o posterior al tratamiento sistémico, el tratamiento tópico. La onicomicosis es altamente recidivante o se reinfecta si persisten los factores predisponentes.
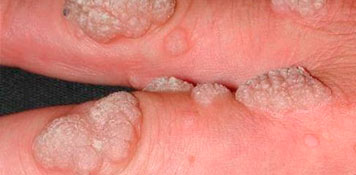
VERRUGAS VULGARES
o Las verrugas son muy frecuentes en la infancia –más que en la edad adulta-.
Estadísticamente el 10% de la población infantil presenta este tipo de virosis cutáneas. Las sufren más las niñas que los niños y se manifiestan más en la pre – adolescencia que en otras edades. Gracias a la actuación de nuestro sistema inmunológico, el 90% de las verrugas se curan por sí solas, aunque algunas lo hacen a las pocas semanas de su presentación y otras a los 10 años.
o Los que popularmente se conocen como “TESTES” (nosotros les llamamos verrugas vulgares), varían desde unos 2 milímetros hasta 1 centímetro, pero pueden confluir y ser de mayor tamaño, son elevados, secos y ásperos, del color de la piel o grises; se localizan frecuentemente en manos, y en el dorso de los dedos, alrededor de las uñas o debajo de éstas, produciendo entonces, que se levanten o deformen, y ocasionando dolor en algunos casos. Sin embargo, pueden salir en muchas otras áreas de la piel y en ellas casi nunca generan dolor u otro síntoma.
o ¿Qué hacer?
Ya se mencionó que la mayoría de los casos se autolimitan, principalmente las verrugas vulgares, sin embargo, estos periodos de “autocuración” varían entre pocos meses hasta muchos años y si no se tratan, frecuentemente tienden a la diseminación (se pasan a otras partes de la piel), o al contagio de persona en persona, fenómeno muy frecuente en niños por el ámbito escolar, en las piletas de natación y en el juego diario; por lo que en estas situaciones lo más recomendable es acudir a un especialista en búsqueda de tratamiento.
o ¿Cómo tratar las verrugas?
Las verrugas se consideran una enfermedad infecciosa autolimitada de origen vírico, por lo que su tratamiento no debe ser nunca demasiado agresivo evitando que dejen cicatriz. El tratamiento de las verrugas dependerá del tipo de las mismas, de su número, tamaño y localización, y sobre todo de la edad del paciente, ya que existen métodos cruentos innecesarios que contrastan con terapéuticas novedosas que comentaremos a continuación. Se recomienda siempre un tratamiento conservador dada la tendencia a la resolución espontánea de las verrugas.
o Si las verrugas no desaparecen solas pueden tratarse con líquidos irritantes para estimular las defensas del organismo contra el virus y queratolíticos para disminuir el tamaño de estas. En caso de que estos no sean eficaces pueden emplearse método más efectivos e indoloros como la crioterapia o el láser.
o ¿Qué hay de cierto de los remedios caseros?
Existen varios tratamientos caseros o populares como la utilización de cáscaras de banana, papa, etc., las cuales no se recomiendan por desconocer su mecanismo de acción; muchos pueden ser inocuos y coincidir con la resolución espontánea, por lo que dan la impresión de ser la causa de la curación, esto se debe a la gran influencia en la predisposición psicológica de la curación de las verrugas en los niños y sobre todo en los padres en el afán de eliminar estas engorrosas lesiones, en cambio, lejos de producir mejoría “las recetas de la abuela” pueden ocasionar dermatitis por contacto u otra complicación.
o ¿Podemos proteger a nuestros hijos del contagio de verrugas?
La prevención es muy sencilla, ya que este virus padece de envoltura lipídica, lo que lo torna muy termolábil, por lo tanto un simple lavado adecuado de manos es suficiente.

URTICARIA
¿Qué es la urticaria?
o La urticaria es una enfermedad relativamente frecuente de la piel que se caracteriza por un picazón intensa y la aparición rápida de ronchas y habones en la piel. Estos pueden medir desde unos pocos milímetros hasta varios centímetros.
o La urticaria se asocia al angioedema en un 40%-50% de los casos, aproximadamente. El angioedema es una manifestación similar a la urticaria, pero difiere de esta en su localización, puesto que se presenta en la dermis profunda y/o en las mucosas, afectando a la piel, las vías respiratorias o al tracto gastrointestinal. Así, el angioedema suele aparecer más frecuentemente alrededor de los ojos y los labios, en las manos, los pies, los genitales o la garganta.
¿Cómo se trata?
o La primera medida es identificar, si es posible, la sustancia o desencadenante que ha provocado el trastorno.
o En segundo lugar, normalmente se recurre a los antihistamínicos -generalmente los llamados de segunda generación, que habitualmente no producen somnolencia-, con el fin de bloquear los receptores de la histamina e impedir sus efectos en el organismo.
o En el caso de la urticaria aguda, se recomienda, además, evitar la ingesta de alimentos y fármacos que puedan empeorarla, como la aspirina y derivados, la codeína y mórficos, colorantes, conservantes, frutos secos, bebidas fermentadas (cerveza y vino), quesos fermentados (los quesos curados), embutidos, mariscos, conservas, el tomate, las fresas, los plátanos, la piña y las manzanas, el pescado congelado y los alimentos pre-cocinados.
o En los casos más graves o para tratar el angioedema, puede ser necesario recurrir a corticoesteroides y, si las vías aéreas están comprometidas, a adrenalina intramuscular.
o Actualmente fue aprobado en el año 2003 por la FDA Omalizumab un medicamento que pertenece al grupo de los anticuerpos monoclonales y se utiliza para el tratamiento del asma bronquial grave de origen alérgico y la urticaria crónica.
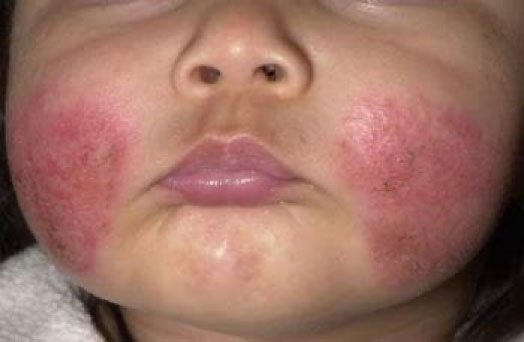
DERMATITIS ATOPICA
o La dermatitis atópica (DA) es una afección cutánea inflamatoria crónica, cuya prevalencia está
en aumento a nivel global.
o Si bien por años se asumió como una afección predominantemente
pediátrica, es actualmente llamativa la marcada afectación de adultos ya sea por que persisten muchos casos que comienzan en la infancia o por la aparición de DA en adultos previamente
sanos.
o La DA persiste por años y es una enfermedad que, aún sin tener mortalidad, afecta marcadamente a los pacientes, ya que presenta el más alto índice de afectación medido por el
score de años ajustados por discapacidad. En efecto, la DA implica además de prurito insoportable y dolor, una alteración de la vida social y la calidad de vida. Además de aumentar
el riesgo de infecciones, el riesgo de comorbilidades alérgicas y de salud mental es altamente significativo.
Definición:
o La DA es una afección crónica, recurrente, no contagiosa, inflamatoria y pruriginosa de la piel,
que ocurre con mayor frecuencia en niños, pero también en muchos adultos.
o Habitualmente presenta una morfología y distribución típicas, relacionadas con la edad.Con frecuencia se
asocia a niveles elevados de inmunoglobulina E (IgE), historia familiar o personal de otras
afecciones alérgicas como asma, rinitis, o alergia alimentaria.
o Criterios mayores:
3 de estos 4 items definen la DA
o Prurito
o Morfología y distribución característica de las lesiones
o Dermatitis crónica o recidivante
o Historia personal o familiar de atopía
Historia natural
o La DA comienza con frecuencia en los primeros años de vida y se observa primariamente durante la lactancia, reportándose que el 45 % de los pacientes comienza con sus síntomas en los primeros 6 meses de vida, el 60 % durante el primer año y el 85 % antes de los 5 años.
o Los estudios de la década de 1990 describieron que la enfermedad desaparecía alrededor de los 2 ó 3 años de edad; sin embargo, estudios más recientes demostraron que el 43,2 % de los niños que comenzaron con síntomas durante los primeros 2 años de vida mostraron una remisión completa, pero el 18,7 % continuaron con síntomas a la edad de 3 años.
o Historia natural La DA comienza con frecuencia en los primeros años de vida y se observa primariamente durante la lactancia, reportándose que el 45 % de los pacientes comienza con
sus síntomas en los primeros 6 meses de vida, el 60 % durante el primer año y el 85 % antes de los 5 años.25 Los estudios de la década de 1990 describieron que la enfermedad desaparecía
alrededor de los 2 ó 3 años de edad26; sin embargo, estudios más recientes demostraron que el 43,2 % de los niños que comenzaron con síntomas durante los primeros 2 años de vida mostraron una remisión completa, pero el 18,7 % continuaron con síntomas a la edad de 3 años.
Síntomas:
o La dermatitis atópica suele aparecer en la infancia.
En la fase inicial (aguda), la erupción aparece en la cara y luego se extiende al cuello, el cuero cabelludo, los brazos y las piernas.
o En la fase crónica (tardía) de la dermatitis atópica, la erupción aparece a menudo solo en una o en algunas zonas, como en el pliegue del codo, rodillas, cuello.
o En los lactantes, las erupciones cutáneas se extienden hacia el
cuello, los párpados, el cuero cabelludo, las manos, los brazos, los
pies y las piernas. Pueden verse afectadas grandes superficies del
cuerpo.
o Los niños mayores y los adultos desarrollan a menudo una erupción que suele aparecer (y reaparecer) únicamente en un lugar o en unas zonas muy concretas, en especial en la parte anterior del cuello, los pliegues internos de los codos y la zona situada detrás de las rodillas.
o Si bien el color, la intensidad y la localización de la erupción pueden variar, siempre produce prurito, En los niños mayores y en los adultos, el síntoma principal es un prurito intenso que puede llevar a un rascado incontrolable, el cual activa un ciclo de prurito-rascado-prurito que empeora el problema. Rascarse continuamente provoca
el engrosamiento de la piel, (liquenificación).
TRATAMIENTO
o Normas generales.
1- Baños La piel debe ser higienizada en forma eficiente, pero suave. El baño tiene
como objetivo remover impurezas, costras y reducir la colonización bacteriana;
se recomiendan productos de higiene no irritantes, con pH similar al de la piel y
que no contengan moléculas que puedan actuar como alérgenos. El uso de
formulaciones con aceite en los últimos minutos del baño favorece la hidratación
epidérmica. El baño debe ser templado (27-30°C) y breve (5- 10 minutos), ya
que el exceso de calor y el contacto prolongado con el agua tienden a alterar aún
más la Barrera cutánea
2- Varios estudios demostraron que la utilización de hipoclorito de sodio (NaOCl) durante el baño, en una proporción de media taza en una bañera grande (0,005
%), permitió una mejoría en las lesiones en los pacientes con DA.
3- La piel debe secarse apoyando la toalla suavemente y sin frotar. Para retener la
humedad en la piel, es aconsejable aplicar los emolientes dentro de los 3
minutos de terminado el baño.
4- Es recomendable el uso de ropa confeccionada con géneros suaves,
especialmente algodón o seda, de colores claros, evitando el uso de fibras sintéticas.
5- Los emolientes son considerados una terapia de primera línea en el tratamiento de la DA, una pieza fundamental en toda estrategia terapéutica.
6- Antihistamínicos.
7- Los corticoides tópicos son la primera línea de tratamiento antiinflamatorio de la DA, tanto en los niños como en los adultos.
8- La fototerapia constituye un método válido de segunda línea, cuando otras medidas tópicas han fallado.
9- Los corticoides sistémicos son un tratamiento aprobado por algunas agencias
regulatorias, como la FDA para el tratamiento de la DA. En nuestro medio, es
sumamente común el uso de corticoides orales o inyectables en pacientes con
DA severa o en las exacerbaciones, pero su empleo debe DESACONSEJARSE,
siempre que sea posible, en razón de sus frecuentes y progresivos efectos
adversos.
10- Inmunosupresores: ciclosporina Es el único fármaco con indicación aprobada por la ANMAT para la DA.
11- Medicamentos biológicos aprobados. El dupilumab es el primer biológico aprobado para el tratamiento de adultos y adolescentes con DA moderada a severa y los Inhibidores de la quinasa Janus (JAK).